L’arteriopatia periferica degli arti inferiori (PAD dall’inglese Peripheral Arterial Disease), detta anche “Arteriopatia ostruttiva degli arti inferiori” o in termini più semplici “malattia delle vetrine” è una patologia cardiovascolare diffusa – in particolare negli anziani – ma poco conosciuta e ampiamente sotto-diagnosticata; spesso decorre silenziosa per lungo tempo, senza dare sintomi. Tra i fattori di rischio, oltre l’età, il colesterolo elevato, il diabete tipo 2, ipertensione e soprattutto il fumo di sigaretta, che andrebbe eliminato del tutto.
Nel 5-7% dei casi, la PAD può avere conseguenze estreme fino all’amputazione di un arto, un dato – per fortuna – in continua riduzione. Pochi esami, semplici e di rapida esecuzione possono aiutare a prevenire la PAD o a scoprirla precocemente.
Con la consulenza del prof. Claudio Cimminiello**, Responsabile Ufficio Studi e Ricerche della SIAPAV, Società Italiana di Angiologia e Patologia Vascolare.
 Prof. Cimminiello, che cos’è la PAD?
Prof. Cimminiello, che cos’è la PAD?
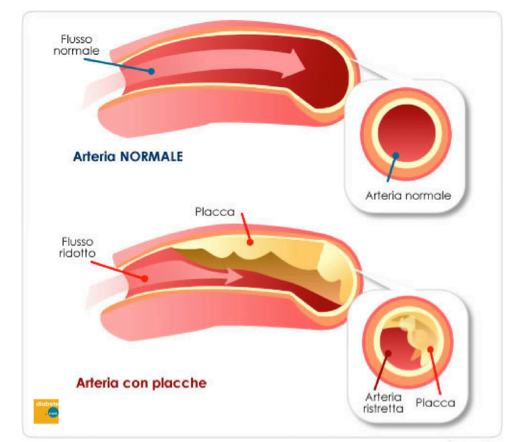
L’arteriopatia periferica è una patologia cardiovascolare caratterizzata dalla riduzione dell’afflusso di sangue alle arterie, causata dal restringimento e/o dall’ostruzione di queste ultime. Interessa più spesso le arterie degli arti inferiori. L’arteriopatia periferica degli arti inferiori è correlata ad aterosclerosi, ossia all’accumulo patologico di lipidi (colesterolo, fosfolipidi, trigliceridi), materiale proteico e fibroso nella parete delle arterie colpite e che porta al progressivo restringimento del calibro dei vasi fino all’occlusione totale (ischemia) che non permette al sangue di scorrere. La parete di questi vasi si indurisce e diventa meno elastica.
L’arteriopatia periferica è una malattia che ha una grande incidenza nell’anziano: si stima che a soffrirne sia un ultrasettantenne su tre. Il fumo di sigaretta, la vita sedentaria e la presenza di patologie come il diabete tipo 2 e l’obesità sono fattori di rischio che possono incrementare l’incidenza di questa malattia anche nelle persone giovani.
 Perché il fumo favorisce l’arteriopatia periferica?
Perché il fumo favorisce l’arteriopatia periferica?
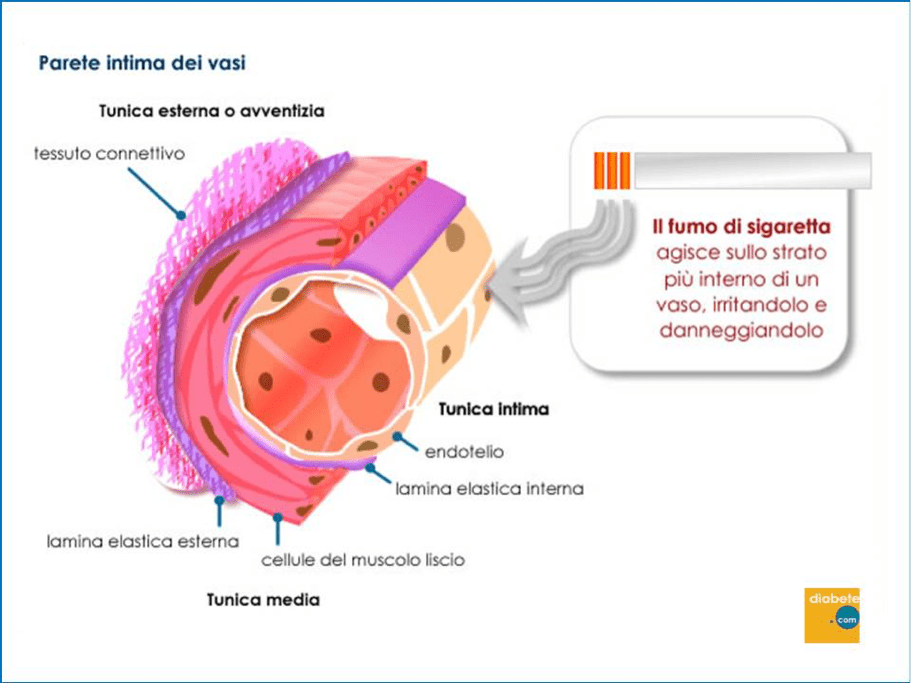
Nella combustione del fumo di sigaretta si liberano una serie di sostanze, oltre alla nicotina che sono molto tossiche per la parete dei vasi. Il principale danno è a livello rivestimento interno della parete dei vasi (endotelio) che comincia a funzionare male e a perdere colpi nella sua funzione di barriera, dando luogo progressivamente a fissurazioni nella parete dove si insinua ed accumula il materiale che andrà a formare la placca aterogena.
Con quali sintomi si manifesta la PAD?
L’arteriopatia periferica – quando si sviluppa in forma leggera, può essere asintomatica a lungo o presentarsi con una sintomatologia lieve. Sintomo caratteristico dell’arteriopatia periferica è la zoppia intermittente, cioè non costante (in latino claudicatio intermittens).
L’arteriopatia periferica ha anche un nome colloquiale: “malattia delle vetrine”. Questa patologia è infatti caratterizzata da dolore crampiforme soprattutto a livello del polpaccio che insorge durante la deambulazione e scompare dopo pochi minuti di riposo. Tipicamente i pazienti descrivono questo tipo di dolore durante una passeggiata riferendo, inoltre, di essere costretti a fermarsi per qualche minuto, per esempio davanti a una vetrina, per aspettare la sua scomparsa. Di qui il nome di “malattia delle vetrine”.
In alcuni pazienti possono manifestarsi sintomi atipici, senza dolore ma – per esempio – facile esauribilità, quando il paziente non tollera lo sforzo di una camminata di media distanza (dai 100 mt in su), sente fatica soprattutto alle gambe.
L’arteriopatia periferica nella sua forma grave, quando diagnosticata tardivamente e/o non trattata in modo adeguato, può causare dolore anche a riposo, piedi freddi (la termoregolazione è legata all’afflusso di sangue), atrofia tissutale, necrosi e ulcere ischemiche che possono portare alla cancrena e trombosi con disabilità/perdita degli arti e, come conseguenza estrema, decesso.
Come si fa la diagnosi di arteriopatia periferica?
Qui veniamo alla nota dolente, manca una diagnosi precoce. “Si stima, infatti, che almeno la metà dei soggetti affetti da arteriopatia periferica non sappiano di averla, perché non hanno sintomi – sottolinea il Dottor Claudio Cimminiello – più precisamente: i pazienti completamente asintomatici sono circa il 25%, quelli che hanno sintomi atipici (che simulano dolori caratteristici dell’artrosi, della sciatica, ecc.) rappresentano un altro 25%, quelli che avvertono dolore, compiendo sforzi come una camminata, sono un altro 25-30%. Poi ci sono le forme gravi, che possono avere come esito finale l’amputazione ma, fortunatamente, sono una percentuale bassa (5-7%). Una maggiore consapevolezza del problema, potrebbe abbassare ancora di più questa percentuale”.
“La diagnosi dell’arteriopatia periferica è semplice – continua il Dottor Cimminiello – si basa sull’anamnesi (storia clinica del paziente), sull’esame obiettivo e sulla misurazione dell’indice caviglia-braccio. In pratica, si misura la pressione massima – la sistolica – alla caviglia e al braccio e si fa il rapporto che, nella persona sana ha un valore uguale a 1, quindi lo stesso valore pressorio al braccio e alla caviglia.
Al contrario, in un soggetto ipoperfuso, in cui il sangue scorre con maggiore difficoltà, l’indice alla caviglia avrà un valore più basso rispetto a quello del braccio e quindi il valore del rapporto sarà inferiore a uno (0,9 – 0,8 etc in base alla gravità della malattia).  Se, poi vogliamo sapere dove è situata la lesione, quante lesioni ci sono, che grado di stenosi (restringimento del calibro del vaso) provocano, si procederà con ulteriori esami più approfonditi, come l’eco-doppler, fino all’angio–TAC o alla risonanza magnetica. Tutto questo per rendere la diagnosi più precisa e consentire al chirurgo vascolare di decidere se eseguire o meno una rivascolarizzazione o un’angioplastica, anche se questi interventi costituiscono un numero esiguo, da riservare alle forme più gravi”.
Se, poi vogliamo sapere dove è situata la lesione, quante lesioni ci sono, che grado di stenosi (restringimento del calibro del vaso) provocano, si procederà con ulteriori esami più approfonditi, come l’eco-doppler, fino all’angio–TAC o alla risonanza magnetica. Tutto questo per rendere la diagnosi più precisa e consentire al chirurgo vascolare di decidere se eseguire o meno una rivascolarizzazione o un’angioplastica, anche se questi interventi costituiscono un numero esiguo, da riservare alle forme più gravi”.
Chi è affetto da arteriopatia periferica ha un rischio di malattia cardiovascolare più elevato. Per questo motivo, è fondamentale mettere in pratica un’adeguata azione preventiva dei fattori di rischio legati agli eventi ischemici come l’infarto e l’ictus.
Che cosa succede, perché da un problema alle gambe si passa a un pericolo per infarto e ictus?
Come dicevamo, la malattia ha un denominatore comune che è l’aterosclerosi. I pazienti con arteriopatia periferica hanno quasi obbligatoriamente non solo il distretto degli arti inferiori colpito ma anche i distretti coronarici (arterie che nutrono il cuore) e cerebrali. Se andremo a fare un esame quasi certamente troveremo anche in questi distretti delle placche aterosclerotiche.
“Ci troviamo di fronte a due binari paralleli con due livelli di raccomandazione:
1° livello – se un soggetto è portatore di alcuni fattori di rischio dell’aterosclerosi (diabete tipo 2, ipertensione, ipercolesterolemia, tabagismo) è opportuno che esegua una misurazione dell’indice caviglia-braccio, perché potrebbe essere alterato anche in assenza di sintomi – commenta il Dottor Cimminiello.
2° livello – Se il paziente ha già una malattia vascolare rilevata a livello coronarico o cerebrale, un semplice esame dell’indice caviglia-braccio può segnalare precocemente se c’è una arteriopatia periferica. Perché la coesistenza di danni arteriosi in distretti diversi moltiplica il rischio cardiovascolare. Si tratta di soggetti che hanno bisogno di una prevenzione più attenta, più “aggressiva”, anche farmacologica e non soltanto di stile di vita.”
In termini di prevenzione primaria, che cosa si può fare?
Innanzitutto abolire il fumo di sigaretta e poi tutti i comportamenti di uno stile di vita sano: alimentazione varia ed equilibrata, che ci consente di tenere sotto controllo fattori di rischio potentissimi e attività fisica regolare. MI concentrerei sull’esercizio fisico perché nell’arteriopatia periferica, l’esercizio fisico è parte integrante della prevenzione e della terapia stessa. L’esercizio fisico induce la formazione di nuovi vasi sanguigni. Nella persona in sovrappeso od obesa, la tendenza ad una vita sedentaria porta facilmente ad una diagnosi tardiva della PAD. La persona con obesità non facendo esercizio fisico non si accorge dei sintomi e non ne parla con il medico. Dovrebbero essere gli stessi Medici Curanti a prescrivere il movimento come prevenzione primaria per tutti ed in particolare nei soggetti in sovrappeso/obesità. L’esercizio fisico, una camminata mezz’ora al giorno a passo svelto, fatto tutti i giorni, è un salvavita prezioso e sostenibile a qualsiasi età.
Come si tratta l’arteriopatia periferica degli arti inferiori?
Il trattamento dell’arteriopatia periferica alle gambe è molto importante non solo per ridurre il rischio di una possibile perdita dell’arto colpito, ma anche per limitare il rischio di infarto e di ictus, eventi cardiovascolari strettamente connessi all’arteriopatia periferica.
“Il trattamento della malattia arteriosa periferica lieve-moderata implica la modifica dei fattori di rischio attraverso l’abolizione del fumo di sigaretta, l’esercizio fisico regolare, una riduzione del colesterolo molto aggressiva, controllo stringente dei valori di glicemia, la somministrazione di farmaci antiaggreganti piastrinici e anticoagulanti. Sostanzialmente è necessario mettere in pratica lo stesso tipo di prevenzione secondaria di chi abbia avuto un infarto o un ictus – sottolinea il Dottor Cimminiello.
“Una malattia arteriosa periferica grave, di solito richiede un’angioplastica o un bypass chirurgico e, come extrema ratio, può essere necessaria un’amputazione. La prognosi è generalmente buona con i trattamenti, malgrado il tasso di mortalità sia relativamente elevato per la frequente coesistenza di coronaropatia o di malattia cerebrovascolare, che moltiplica il rischio cardiovascolare”.
Le attuali Linee Guida raccomandano una terapia antiaggregante piastrinica con l’impiego di aspirina (ASA). Nell’agosto 2018, l’Agenzia Europea del Farmaco (EMA), e subito dopo quella italiana (AIFA) hanno approvato una nuova terapia per la prevenzione di eventi aterotrombotici in pazienti adulti con coronaropatia o arteriopatia periferica sintomatica ad alto rischio di eventi ischemici. Questa terapia prevede l’utilizzo in sinergia dell’antitrombotico rivaroxaban combinato ad acido acetilsalicilico (ASA).
La terapia combinata ha dimostrato un miglioramento del 20% del beneficio clinico netto, definito come riduzione di ictus, infarto e mortalità per cause cardiovascolari, rispetto al rischio dei più seri eventi emorragici. Dato di spicco è che, nei pazienti con arteriopatia periferica, si è avuta una riduzione significativa di eventi avversi cardiovascolari maggiori così come di amputazioni maggiori a carico degli arti inferiori.
“Ogni momento è sempre un buon momento per incominciare a curarsi. C’è sempre un’età in cui si sbarca” come diceva Italo Calvino.
Guarda il video
L’intervista è stata registrata il 22 giugno 2019 in occasione dell’evento Healthytude, The Health & Wellness Week, Milano, The Mall, 16-23 giugno 2019.
** Il prof. Claudio Cimminiello è dal 2010 il Direttore del Centro Ricerche e Studi SIAPAV (Società Italiana di Angiologia e Patologia Vascolare).
Laureato presso l’Università degli Studi di Milano nel 1976, specializzato in Ematologia e in Malattie dell’Apparato Digerente.
Dal 2000 è Direttore della Struttura Complessa di Medicina Interna dell’Ospedale di Vimercate (MB) e dal 2001 e fino alla data odierna è stato ed è Direttore del Dipartimento Internistico dell’Azienda di Desio e Vimercate. Nella sua carriera si è interessato in particolare di malattie trombotiche del distretto arterioso e di quello venoso e di aterosclerosi. Ha fatto parte, in qualità di esperto di questi settori di numerosi Board e di Steering Committee nazionali ed internazionali per il coordinamento di attività di studio e di ricerca. In particolare è componente del Gruppo SPREAD per le linee guida nazionali sullo stroke (gruppo prevenzione secondaria) e ha partecipato alla stesura delle linee guida SISET sulla prevenzione nello stroke.
È autore di oltre 200 pubblicazioni scientifiche, 100 delle quali comparse su riviste peer reviewed e indicizzate.
References
- SIAPAV (Società Italiana Angiologia e Patologia Vascolare)
- Healthytude – the Health & Wellness Week





