Quella che segue è la documentazione di quanto avvenuto durante il lockdown ad un mio paziente e amico in seguito a una delle subdole e pericolose conseguenze del diabete, quando non controllato. Per fortuna, grazie alla tecnologia abbiamo potuto dialogare ed evitare che la lesione al piede degenerasse in qualcosa di più pericoloso.
Il pregresso: la scoperta del diabete quando il danno è già periferico
 Intorno al mese di dicembre 2019, il mio amico Cico, biker 50enne dedito alla buona tavola ed apparentemente in forza e salute, mi chiede di visitarlo in quanto ha notato delle piccole ferite sulle caviglie che fanno fatica a guarire.
Intorno al mese di dicembre 2019, il mio amico Cico, biker 50enne dedito alla buona tavola ed apparentemente in forza e salute, mi chiede di visitarlo in quanto ha notato delle piccole ferite sulle caviglie che fanno fatica a guarire.
Al momento della visita noto immediatamente l’aspetto marezzato (con chiazze e striature) delle gambe e dei piedi, con piccole lesioni circolari principalmente localizzate sul tratto distale delle gambe. Per esperienza, so che questo quadro clinico è spesso presente nei pazienti con diabete tipo 2 e, dato che Filippo era anche in sovrappeso, la prima cosa che gli chiedo è se avesse mai controllato la glicemia.
Come sospettavo mi risponde che erano anni che non faceva analisi. Dopo aver insistito non poco, accetta di farsi accompagnare alla prima farmacia per fargli controllare la glicemia. Purtroppo – come sospettavo – il risultato fu che aveva il valore della glicemia molto alto, a 360 mg/dl, francamente superiore ai 200 mg/dl da non superare mai nella quotidianità. Ovviamente, l’ho inviato subito dal suo medico curante che – dopo ulteriori indagini – gli ha confermato la diagnosi di diabete di tipo 2 e, anziché inviarlo da uno specialista Diabetologo/Endocrinologo, gli consiglia una dieta.
Ovviamente il mio amico, non sufficientemente allertato sui rischi del diabete tipo 2 scompensato, si limita a seguire una dieta ipocalorica che lo porta effettivamente ad abbassare il valore della glicemia sotto ai 200mg/dl durante il giorno, ma mantenendo valori sempre superiori ai 140 mg/dl a digiuno, quindi in una situazione di alterata glicemia a digiuno.
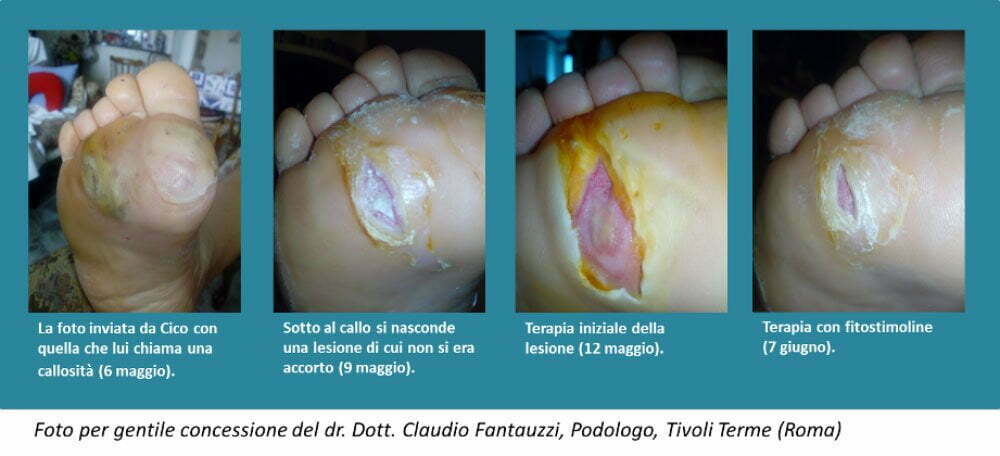
Il 6 maggio 2020, in pieno lockdown, Cico mi chiama e mi dice “… Ho fatto una camminata e mi sono venute delle vesciche sotto i piedi...” ; mi faccio mandare le foto e anche se non chiara, la lesione mi appare da subito più grave di una semplice vescica e per scrupolo lo faccio venire in visita allo studio, classificandolo come un’urgenza.
La cura del piede nella persona con diabete
Purtroppo, come sospettavo, sotto una callosità si nascondeva una lesione più profonda e potenzialmente grave. Come sappiamo, i pazienti con diabete da numerosi anni, sviluppano spesso complicanze come la neuropatia periferica, che tra gli altri sintomi, può determinare un innalzamento della soglia del dolore fino addirittura all’anestesia locale. Di conseguenza, la persona affetta da neuropatica periferica può facilmente ferirsi senza accorgersene, oppure camminare sulla sabbia bollente senza sentire il calore per poi ritrovarsi con piccole ustioni o ferite, e questo è ancor più frequente nei piedi, in quanto – sempre a causa della neuropatia periferica – i rapporti tra muscoli e tendini cambiano, configurando un piede cavo, retratto, con le teste metatarsali esposte, che alterano il normale ciclo del passo ed espongono più facilmente la persona con diabete alla formazione di calli. Questi, a causa dell’insensibilità neuropatica, non vengono percepiti dalla persona che continua a camminare fino a formare delle ferite – magari nascoste sotto al callo – possono evolvere in ulcere diabetiche, di lenta guarigione e con notevoli rischi di infezioni e – se non curate – di amputazione, quando si associano a una condizione di arteriopatia ostruttiva degli arti inferiori (riduzione dell’afflusso di sangue alle arterie, causata dal restringimento e/o dall’ostruzione di queste ultime), condizione, quest’ultima più frequente nei diabetici di lunga data, in particolare se in eccesso di peso e senza un buon controllo metabolico rispetto al resto della popolazione.
Fortunatamente per Cico, la lesione, pur essendo molto peggiore di come se l’aspettava non era infetta e ho proceduto al debridment della lesione fino a portare in evidenza il tessuto di granulazione, poi potendo somministrargli solo dei farmaci locali, gli ho prescritto dei lavaggi quotidiani con soluzione fisiologica, e connettivina plus 2 volte al giorno con lo scarico totale del piede ed ovviamente una visita dal diabetologo.
Lo specialista gli ha finalmente prescritto una terapia mirata con metformina.
In seconda visita a distanza di 3 settimane circa, la ferita appariva già migliorata e gli ho prescritto il trattamento con fitostimoline.
Dopo 6 settimane, la lesione appare molto migliorata e conferma che, le ulcere, se trattate tempestivamente, sia localmente che con l’indispensabile controllo della glicemia, possono essere curate in modo efficace, evitando infezioni e ulteriori complicanze.
Riflessioni personali
La prima riflessione di questo caso, è che molte persone con neodiagnosi di diabete possono riceverla quando si è già sviluppato un danno periferico (che si potrebbe evitare con controlli regolari della glicemia anche se si sta bene, da eseguire almeno una volta all’anno). La neuropatia periferica, se non diagnosticata con uno screening per il piede diabetico, può essere una causa silenziosa di notevoli danni.
Per questo, consiglio vivamente a chi si dovesse scoprire diabetico, di non sottovalutare tutti gli accertamenti che possano evidenziare le complicanze date dal diabete, anche se pensano di aver sviluppato la patologia di recente. Il diabete tipo 2 può in realtà decorrere in modo silenzioso senza dare sintomi anche per anni e manifestarsi poi quando il danno è già avviato da tempo, come nel caso di Filippo che si è trascurato e non ha mai fatto esami. Per anni, non ha mai neanche controllato la glicemia. Tutti, dovremmo fare un esame del sangue di routine, almeno una volta all’anno.
Un’altra riflessione è che anche le strutture sanitarie di primo intervento spesso sottovalutano questi aspetti, soprattutto per quanto riguarda il piede (che lo stesso paziente ha timore o vergogna di mostrare) e questo è, a mio avviso, molto grave.
Il mio paziente, Cico, dovrà integrare quanto prima possibile le terapie attuate con l’utilizzo di plantari specifici, studiati per lui, che gli consentiranno di ripartire il carico del piede in modo da prevenire ulteriori ulcere. Questa dovrà essere una priorità con la riapertura dei laboratori ortopedici dove sarà possibile confezionarglieli su misura.





